肩の痛みでお悩みの方へ
「腕を上げると痛い」「夜、肩がうずいて眠れない」などの症状はありませんか?
肩の痛みは、四十肩・五十肩、腱板損傷、肩関節周囲炎などが原因で起こることが多く、早めの治療が重要です。
津市の中村整形外科皮フ科では、MRI、エコーを完備しており正確な診断と適切な治療を提供しています。
中村整形外科皮フ科の肩の痛み治療の特徴
1. 正確な診断(MRI・エコー完備)
肩の痛みの原因を特定するため、レントゲン・MRI検査を行います。腱板損傷や石灰沈着なども詳しく診断可能です。
2. 注射療法(ヒアルロン酸・ステロイド、プロロセラピー、PFC-FD療法)
痛みが強い場合、関節内注射を行い、早期の改善を目指します。
3. リハビリテーション(理学療法士が対応)
痛みを和らげ、肩の可動域を広げるために理学療法士がリハビリテーションを行います。
4. 新しい治療機器
痛みを和らげるために物理療法機器を活用します。
肩の痛みのリハビリ|自宅でできるストレッチ
- 棒体操(肩甲骨を動かして柔軟性UP)
- 壁を使ったストレッチ(肩の可動域を広げる)
- ゴムチューブエクササイズ(筋力を強化し再発予防)
当院のリハビリ室では、理学療法士があなたに合ったストレッチ・トレーニングを指導します!
肩の痛みを感じたら、早めの受診を!
肩の痛みを放置すると、関節が固まり動きが悪くなることがあります。早期の治療で痛みの軽減・機能回復が可能です!
「もしかして…?」と思ったら、お気軽にご相談ください。
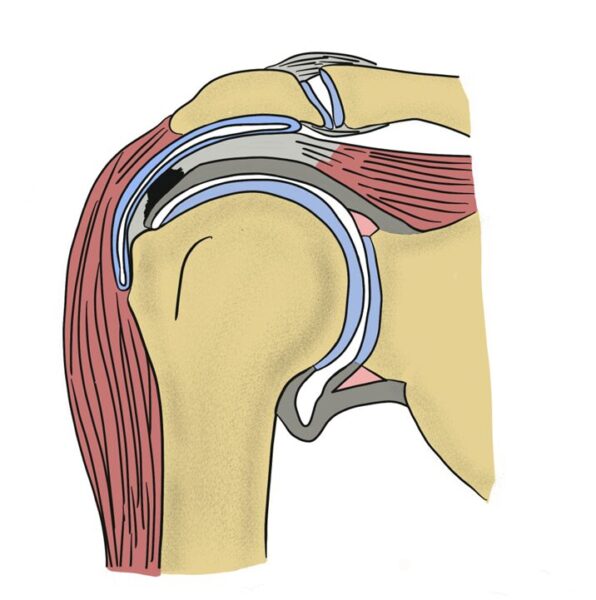
肩関節周囲炎(四十肩・五十肩)
肩関節周囲炎(四十肩・五十肩)は「炎症期」「拘縮期」「回復期」の3つの段階に分かれ、それぞれの時期に適した治療を行うことで、早期回復を目指します。
腱板断裂との区別が重要です。当院ではMRIで腱板が切れていないか確認しています。
① 炎症期(発症〜約3ヶ月)
特徴
強い痛みがあり、特に夜間痛がつらい時期
症状
- 肩の周りに炎症が起こり、じっとしていてもズキズキ痛む(安静時痛)
- 腕を動かすと鋭い痛みが走る(運動時痛)
- 夜、寝ている時に痛みが強くなり、眠れないことが多い(夜間痛)
治療法
痛みを抑える治療を中心に行います。
- 鎮痛剤(消炎鎮痛薬・湿布)を使用
- ステロイド注射(関節内注射)が効果的で、炎症を強力に抑える
- ヒアルロン酸注射による関節の保護
安静と軽いストレッチ
- 無理に動かすと悪化するため、痛みが強い時は過度な運動を避ける
- 軽いストレッチや温めることで血流を促進
② 拘縮期(3ヶ月〜半年)
特徴
痛みは軽減するが、肩の動きが悪くなる時期
症状
- 肩の動きが制限され、腕を上げたり後ろに回すのが困難
- 服を着る、髪を結ぶなどの日常動作が不自由になる
治療法
- 関節内にヒアルロン酸を注入し肩の可動域を改善
- 腋窩(えきか)神経(脇の下を通る神経)が圧迫され、痛みやしびれを引き起こすことがあります。
- 腋窩神経をリリースして神経の圧迫を和らげ、神経痛の軽減や可動域の回復を促します。
ストレッチ・リハビリを開始
- 理学療法士によるリハビリで関節の可動域を広げる
- 温熱療法(ホットパックや入浴)**で血流を促進
※この時期は「痛みを我慢しすぎず、適度に動かすこと」が重要!
サイレントマニピュレーション(必要に応じて実施)
- 早期に可動域が改善します
- メスを使わず、麻酔下で関節を動かす治療です
- 物理的に癒着を剥がし、可動域を回復させます
③ 回復期(半年〜1年)
特徴
肩の可動域が徐々に回復する時期
症状
- 肩の動きが少しずつスムーズになり、痛みも軽減
- 日常動作(服を着る、物を取る)がしやすくなる
治療法
積極的なリハビリで可動域を取り戻す
- ストレッチ、筋力トレーニングを行い、肩の機能回復を目指す
- ゴムチューブ運動や軽い筋トレで筋力を強化し、再発を防ぐ
神経・筋のリリース の継続
- 神経の圧迫を緩和する施術を行い、筋緊張の軽減、神経痛の緩和を図ります
- リハビリと併用することで、よりスムーズな回復を目指します
日常生活の動作を意識する
- 無理のない範囲で肩を使い、動かすことを習慣化
症例(60歳台女性)
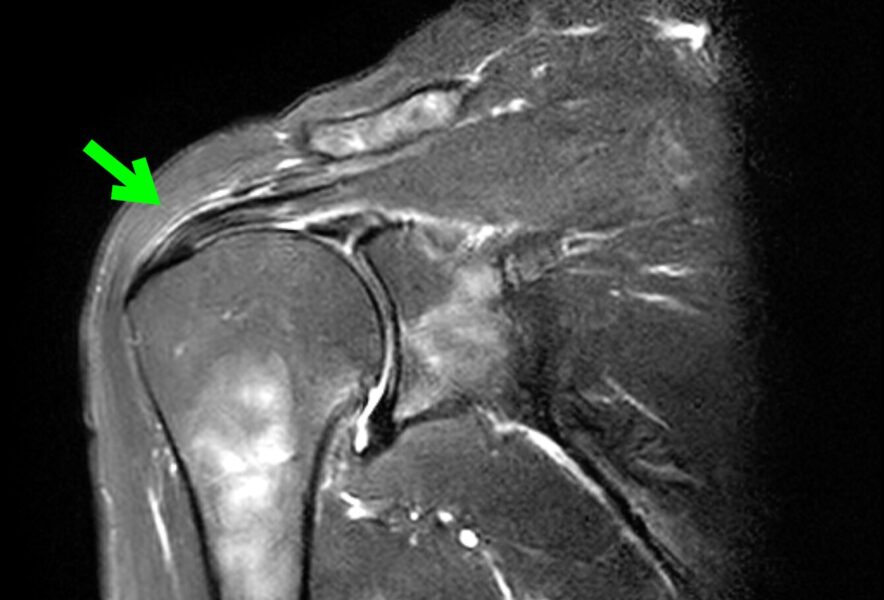
右肩の痛みで寝返りすると痛くて目が覚める、肩があがりにくいため受診されました。MRIで腱板は保たれていました。肩関節周囲炎(炎症期)と診断、数回の注射とリハビリテーションにて痛みはなくなり、可動域は改善(屈曲100°→180°、外転90°→180°)しました。
肩腱板損傷(かたけんばんそんしょう)
肩のインナーマッスル(腱板)が傷つくことで痛みや動きの制限が起こります。スポーツや加齢によるものが多いです。
症状
腕を上げると痛い、肩の力が入らない、夜間のズキズキした痛み
肩の腱板断裂の分類(損傷部位・程度別)
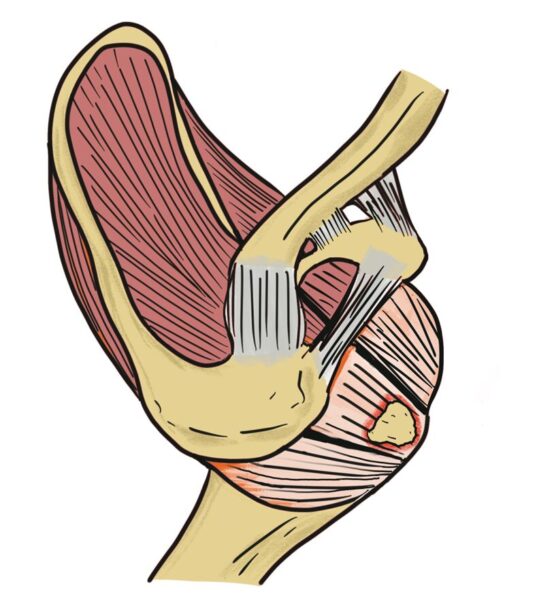
肩の腱板(けんばん)は、棘上筋(きょくじょうきん)・棘下筋(きょくかきん)・小円筋(しょうえんきん)・肩甲下筋(けんこうかきん)の4つの筋肉から構成され、肩関節の安定性と動きを支えています。
腱板が断裂すると、肩の痛みや動きの制限が生じます。
腱板断裂は、損傷部位と断裂の程度によって分類されます。
損傷部位による分類
腱板は4つの筋肉から構成されますが、断裂しやすいのは特に以下の3つです。
1. 棘上筋(きょくじょうきん)の断裂(最も多い)
- 肩峰(けんぽう)と上腕骨の間で挟まれやすく、腱板断裂の90%以上はこの筋肉が関与。
- 肩の外転(横に上げる動作)が困難になる。
- 夜間痛が出やすい。
2. 棘下筋(きょくかきん)・小円筋(しょうえんきん)の断裂
- 外旋(腕を外にひねる動作)が困難。
- 肩の後方の痛みが特徴的。
- 神経障害(腋窩神経や肩甲上神経の損傷)を伴うこともある。
3. 肩甲下筋(けんこうかきん)の断裂
- 内旋(腕を内側に回す動作)が困難。
- リフトオフテスト(腰に手を回し、後方に押し出せるか)で診断。
- 上腕二頭筋腱の脱臼を伴うことが多い。
断裂の程度による分類(破れ方)
部分断裂(Partial-thickness tear)
- 一部の線維のみ損傷し、完全に切れていない状態
- 腱の表層(肩峰側) or 深層(関節側)で起こる
- 40歳以上に多く、肩の動きは比較的保たれる
- 保存療法(リハビリ・注射)で改善することが多い
分類
関節側部分断裂(Articular-sided tear)
- 腱の関節側が傷つくタイプ。
- 30〜40代のスポーツ選手に多い(投球動作などで負荷がかかる)。
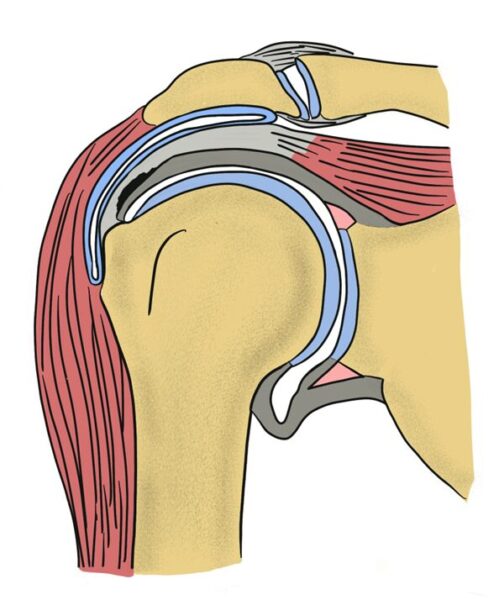
関節側部分断裂(Articular-sided tear)
- 30〜40代のスポーツ選手に多い(投球動作などで負荷がかかる)。
- 腱の関節側が傷つくタイプ。
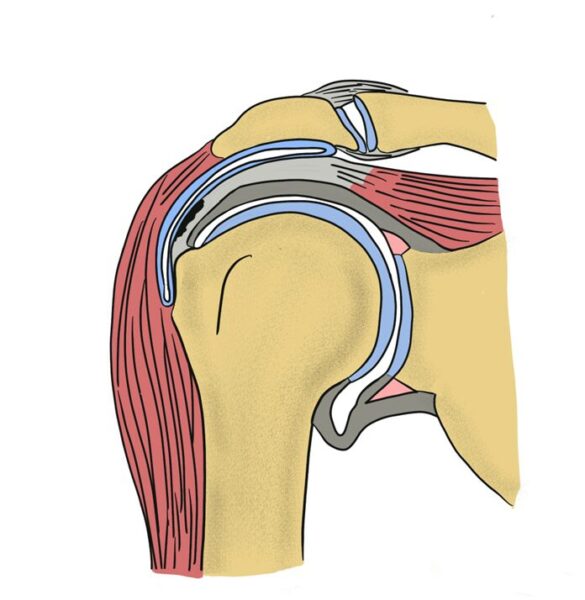
筋内部分断裂(Intratendinous tear)
- 腱の内部に損傷があるが、表面は無傷。
- 肩の違和感や痛みはあるが、診断が難しい。
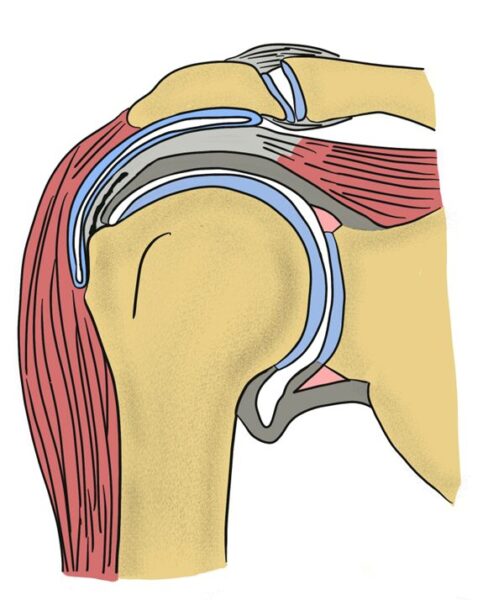
完全断裂(Full-thickness tear)
- 腱が完全に断裂し、関節と滑液包がつながる状態
- 肩の動きが大きく制限される(腕が上がらない)
- 40〜60代以上に多く、加齢や慢性的なストレスが原因
- 放置すると断裂が進行し、腱が縮んで手術が困難になることも
分類
- 小断裂(Small tear):断裂サイズ 1cm未満
- 中等度断裂(Medium tear):1〜3cm
- 大断裂(Large tear):3〜5cm
- 広範囲断裂(Massive tear):5cm以上 or 2つ以上の腱が断裂
腱板断裂の治療法
腱板断裂の治療は、断裂の程度(部分断裂 or 完全断裂)や症状の強さによって異なります。
軽症なら保存療法(リハビリや薬物療法)を選択し、重症の場合は手術が必要になることがあります。
部分断裂の治療法
軽度の部分断裂(腱の一部が損傷しているが、完全には切れていない)
治療のポイント
- 保存療法が基本(リハビリや薬物療法で改善を目指す)
- 腱板が自然治癒することは少ないが、機能を維持できることが多い
- 痛みが長引く場合は関節鏡手術を検討
治療法
保存療法(手術なし)
- 安静・負荷の軽減:肩に負担をかける動作(上げる・ひねる)を控える
- 薬物療法:NSAIDs(非ステロイド性抗炎症薬)、ヒアルロン酸注射、ステロイド注射
- リハビリ:インナーマッスル(腱板)の強化、ストレッチ
- PRP(多血小板血漿)療法(組織修復を促す血小板を注射)
手術(関節鏡手術)を検討するケース
- 3〜6か月の保存療法で改善しない場合
- 断裂が進行しそうな場合
- 若年者やスポーツ選手で症状が強い場合
関節鏡視下デブリードマン(清掃術)
断裂部位の滑膜を除去し、肩の動きをスムーズにする。
部分縫合術
損傷した部分のみを縫い合わせ、腱板の機能を補強。
完全断裂の治療法
小断裂・中等度断裂(1cm〜3cm)
保存療法を試すこともあるが、多くは手術が必要
若年者や活動性の高い人では手術が推奨
保存療法(手術なし)
- 高齢者や活動量の低い人では、リハビリと薬物療法で対応することが多いです。
- 肩の動きが比較的保たれている場合は、痛みをコントロールしながら様子を見ます。
- 無症候性腱板断裂(腱は切れていても痛みがない、可動域が保たれた状態)を目指す。
手術療法(関節鏡視下腱板修復術)
- 腱を元の位置に縫合し、肩の機能回復を図る
- 低侵襲(傷が小さい)で回復が早い
手術後のリハビリ
- 術後 4〜6週間は三角巾で肩を固定
- 3か月後から筋力トレーニング開始
- 6か月程度で日常生活動作が回復
大断裂・広範囲断裂(3cm以上 or 2つ以上の腱が断裂)
腱が縮んでしまい、縫合が困難なことがある
放置すると肩の機能が低下し、「偽麻痺(肩が動かせなくなる)」になるリスク
腱板修復術(関節鏡 or 直視下)
- 可能であれば縫合し、機能を回復
筋腱移行術(棘下筋・広背筋を移植)
- 腱が縮んで縫合できない場合、代わりの筋肉を移植
- 若年者やスポーツ選手で機能回復を目指す場合に適応
人工肩関節置換術(リバース型人工肩関節)
- 腱板が完全に機能しなくなった場合の最終手段
- 70歳以上で偽麻痺がある場合に適応
- 通常の人工肩関節ではなく、「リバース型」を使用(三角筋の力で肩を動かせる)
治療の選択肢まとめ
| 断裂の程度 | 保存療法 | 手術療法 |
| 部分断裂 | NSAIDs、リハビリ、注射 | 関節鏡下デブリードマン・部分縫合 |
| 小断裂(1cm未満) | 保存療法を試すことも | 関節鏡下腱板修復術 |
| 中等度断裂(1〜3cm) | 一部の高齢者では保存療法も選択肢 | 関節鏡下腱板修復術 |
| 大断裂(3〜5cm) | リハビリで補うこともあるが難しい | 縫合 or 筋腱移行術 |
| 広範囲断裂(5cm以上) | 機能が保たれていれば保存療法も | 筋腱移行術 or 人工肩関節置換術 |
症例(60歳代男性)
転倒して左手をつき、左肩を受傷。MRIで腱板完全断裂(小断裂)と診断した。腱板へのステロイド注射、ヒアルロン酸、リハビリにより、痛みは改善し、全く上がらなかった肩が上がるようになった(屈曲20°→180°、外転20°→180°)。受傷から約3か月で無症候性腱板断裂に移行した。急性期の腱板断裂であっても、保存療法により痛みや可動域が改善する症例をたくさん経験しています。あきらめずに治療を続けることが肝心です。
まとめ
- 部分断裂は保存療法が基本。痛みが続く場合は手術も検討。
- 完全断裂は、小〜中程度なら関節鏡手術で修復可能。
- 大断裂・広範囲断裂は、筋腱移行術や人工肩関節が必要なことも。
- 保存的治療により無症候性腱板断裂を目指すことが多いです。
肩の痛みが続く場合は、早めに整形外科を受診し、MRIで診断を受けるのが重要!
腱板断裂は放置すると悪化するリスクがあるため、早期診断・早期治療が大切です!
無症候性腱板断裂とは?
無症候性腱板断裂(むしょうこうせいけんばんだんれつ)とは、肩の腱板が断裂しているにもかかわらず、痛みや動きの制限などの症状がほとんどない状態を指します。
特に50歳以上の中高年では加齢による自然な変化として起こることが多く、肩の機能を保ったまま生活できる場合もあるのが特徴です。
しかし、放置すると断裂が進行し、肩の機能が低下するリスクがあるため注意が必要です。
無症候性腱板断裂の特徴
- 肩の痛みがない or わずかに違和感がある程度
- 日常生活に支障がない(腕を上げたり動かすことが可能)
- 50歳以上の人に多くみられる(加齢性の変化)
- 進行すると痛みが出たり、肩の動きが悪くなることがある
こんな場合は注意!
- 何年も問題なく過ごしていたのに、突然肩が痛くなった
- 重い物を持ったり、転倒してから痛みが出た
- 肩を動かすと違和感がある
無症候性の状態でも、ある日突然「有症候性」に移行することがあるため、適切なケアが重要です。
無症候性腱板断裂の原因
無症候性腱板断裂は主に加齢による変化で発生しますが、次のような要因が関係しています。
加齢(腱の変性)
40〜50代から腱板の変性が始まり、60歳以上では半数以上にみられる
肩の使いすぎ(オーバーユース)
野球・テニス・ゴルフなどのスポーツ、重労働で腱に負担がかかる
血流の低下
腱板は血流が少なく、修復力が低いため断裂しやすい
外傷(転倒・肩を強く打つ)
小さな断裂があった場合、外傷がきっかけで進行することがある
診断の流れ
無症候性腱板断裂は、症状がないため健康診断や他の病気の検査の際に偶然見つかることが多いです。
1.問診・視診
過去の肩の痛みや動きの制限の有無を確認
2.エコー(超音波)検査
簡便に腱板の状態を確認できる
3.X線検査(レントゲン)
関節の変形や石灰化の有無を確認
4.MRI検査
腱板の断裂の有無、範囲、程度を正確に評価
60歳以上の無症候性腱板断裂の頻度
| 50歳以上 | 20〜30% |
| 60歳以上 | 50%(2人に1人が腱板断裂) |
| 80歳以上 | 80%以上(ほとんどの人に腱板の損傷あり) |
無症候性腱板断裂の治療
無症候性の場合、必ずしも治療が必要なわけではなく、経過観察で済むケースも多いです。
しかし、断裂が進行すると痛みや機能障害を引き起こす可能性があるため、適切なケアが重要です。
保存療法(症状がない場合)
- 定期的な経過観察(半年〜1年ごとに検査)
- 肩の筋力トレーニング(腱板周囲の筋肉を強化し、肩の安定性を高める)
- 肩に過度な負担をかけない(無理な動作を避ける)
リハビリのポイント
- 腱板を補助する筋肉(肩甲骨周囲筋・三角筋)を鍛える
- 無理のない範囲で肩の可動域を維持する
痛みが出た場合の治療
無症候性でも、ある日突然痛みが出たり、肩の機能が低下することがあるため、以下の治療が必要になることがあります。
- 薬物療法(NSAIDs・鎮痛薬)
- ヒアルロン酸注射(関節の動きをスムーズにする)
- リハビリ(可動域の維持と筋力強化)
進行し、機能障害が出た場合の手術
- 関節鏡視下腱板修復術(断裂が進行した場合)
- 筋腱移行術(腱の修復が困難な場合)
- リバース型人工肩関節置換術(高度な機能障害がある場合)
手術が検討されるケース
- 断裂が進行し、肩の動きが大きく制限される
- 痛みが続き、日常生活に支障が出る
- 50歳以下で断裂が大きく、スポーツ復帰を希望する場合
予防とケア
- 肩の筋力を維持する(腱板・肩甲骨周囲筋のトレーニング)
- 過度な肩の負担を避ける(無理な重労働・繰り返しの動作)
- 適度なストレッチを行い、肩の可動域を維持する
- 定期的な検診を受ける(MRI・エコー検査など)
まとめ
- 無症候性腱板断裂は、症状がなくても腱板が断裂している状態
- 50歳以上では加齢に伴い多く発生する(特に60歳以上で多い)
- 痛みがない場合は保存療法(筋力維持・経過観察)が基本
- 放置すると断裂が進行し、痛みや機能障害が出ることがあるため注意
肩の違和感や突然の痛みを感じたら、早めに整形外科を受診することが大切!
無症候性腱板断裂は、日常生活に支障がなければ経過観察で問題ないですが、適切なケアをしないと進行して肩の機能が低下する可能性があるため、注意が必要です。
定期的な検診と予防ケアで、肩の健康を守りましょう!
石灰沈着性腱板炎とは?
石灰沈着性腱板炎(せっかいちんちゃくせいけんばんえん)とは、肩の腱板(棘上筋など)にリン酸カルシウム(石灰)が沈着し、炎症を引き起こす疾患です。
突然、激しい肩の痛みが発生し、夜も眠れないほどの痛みになることもあります。
特に40〜60代の女性に多く、明確な原因は不明ですが、加齢や血流の低下が関係していると考えられています。
石灰沈着性腱板炎の症状
- 突然の激しい肩の痛み(夜間に悪化しやすい)
- 肩を動かせないほどの痛み(急性期)
- 慢性化すると動作時の鈍い痛み(肩こりのような違和感)
- 肩関節の可動域制限(腕が上がらない)
急性型(激しい痛み)と慢性型(鈍い痛み)に分かれる
急性型
炎症が強く、夜間痛がひどい。安静時でも痛みが続く。
慢性型
軽度の痛みや違和感が長く続き、肩こりと間違われることも。
石灰沈着性腱板炎の原因
石灰沈着の正確な原因は不明ですが、以下の要因が関係していると考えられています。
- 血流の低下(肩の腱板は血流が少ないため石灰が溜まりやすい)
- 加齢(40歳以上で発症しやすい)
- ホルモンの影響(女性に多いため、エストロゲンが関与?)
- 肩の使いすぎ(オーバーユース)
診断方法
X線検査(レントゲン)
石灰の沈着が白く映る(サイズは数ミリ〜数センチ)
超音波検査(エコー)
炎症の程度や石灰の形状を確認できる
MRI検査
炎症や腱板の損傷の有無を詳細に評価
治療法(症状の程度別)
軽症・慢性型(鈍い痛み・違和感)
保存療法(手術なし)を基本とする
- 痛み止め(NSAIDs・消炎鎮痛薬)の内服・湿布
- リハビリ・ストレッチ(肩の可動域を広げる)
- 温熱療法(血流を改善し、石灰の吸収を促す)
- ヒアルロン酸注射(関節の動きをスムーズにする)
急性型(強い痛みがある場合)
強い痛みを和らげる治療が優先
- ステロイド注射(炎症を素早く抑える)
- 石灰吸引術(エコーガイド下穿刺)
→ エコーを見ながら注射針で石灰を吸引 - 体外衝撃波療法(ESWT)
→ 石灰を砕いて吸収を促す(保存療法で改善しない場合に選択)
重症・難治性(保存療法で改善しない場合)
手術を検討
- 関節鏡視下石灰除去術(肩を小さく切開し、内視鏡で石灰を除去)
- 腱板損傷がある場合は、同時に修復手術を行うこともある
予防と再発防止
- 肩を冷やさない(血流を良くする)
- 肩関節のストレッチ・運動(可動域を広げる)
- 無理な動作を避ける(特に肩の酷使を控える)
再発率は約50%と言われており、適切なケアが重要です!
症例(60歳代の女性)
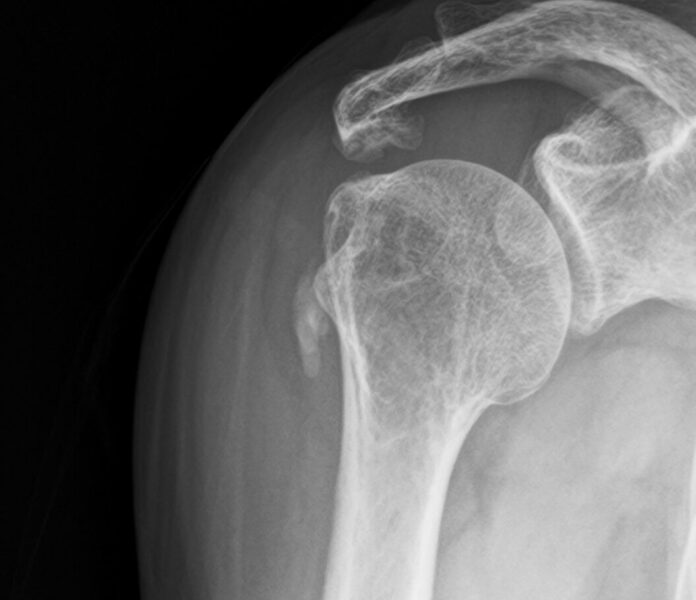
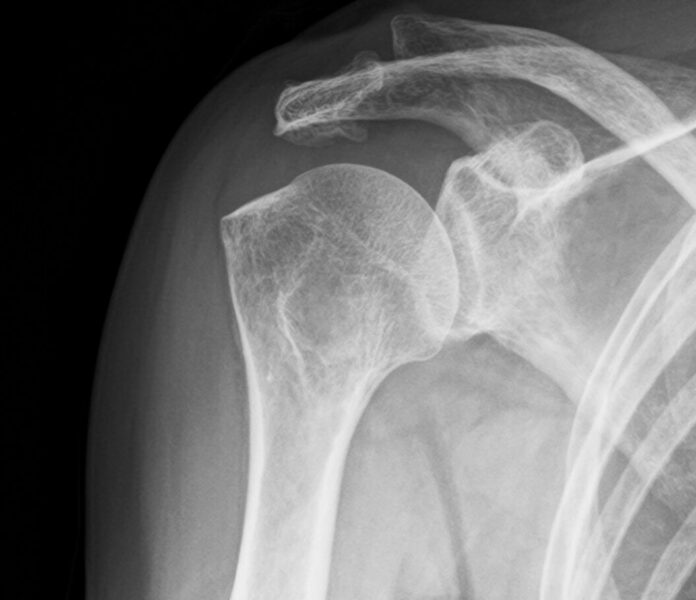
2日前から突然右肩が痛くなる。レントゲンで石灰を認めた。石灰の吸引とステロイドの注射を実施。消炎鎮痛薬と胃薬を処方した。10日後、痛みは消失し石灰は消失した。
まとめ
- 石灰沈着性腱板炎は、肩の腱板に石灰が溜まり炎症を引き起こす病気
- 40〜60代の女性に多く、原因は加齢や血流低下が関係
- 急性型は激痛を伴い、慢性型は肩の違和感やこりが続く
- 軽症なら保存療法(薬・リハビリ)、重症なら注射や手術も検討
早期診断・早期治療が重要!肩の痛みが続く場合は整形外科を受診しよう!
肩の痛みを放置せず、適切な治療を受けることで早く回復できます!

執筆者中村 公一
院長 / 整形外科専門医
親切・思いやりの心を大切にし、整形外科の専門知識を活かして地域の皆様の健康を支えたいと考えております。お気軽にご相談ください。
- 経歴
- 津高等学校 卒業 / 富山大学薬学部 卒業 / 富山大学医学部 卒業 / 三重大学大学院医学系研究科 修了 / 三重大学附属病院 /名張市立病院 / 松阪市民病院 / 函館共愛会病院 / おおすが整形外科 / 元八事整形外科・形成外科 / ひのとり整形在宅クリニック など
- 保有資格
- 医学博士 / 日本整形外科学会認定 整形外科専門医 / 日本整形外科学会認定 リウマチ医 / 日本整形外科学会認定 スポーツ医 / 日本整形外科学会認定 リハビリテーション医 / 日本整形外科学会認定 脊椎脊髄病医 / 日本関節病学会 Coolief 疼痛管理用高周波システム講習プログラム 修了 / 日本医師会認定 産業医 / 身体障害者福祉法指定医 / 難病指定医
- 所属学会
- 日本整形外科学会 / 日本関節病学会

