膝(ひざ)の痛みの原因と治療
膝の痛みは、加齢・スポーツ・外傷・生活習慣など様々な要因で引き起こされます。放置すると変形性膝関節症などの慢性疾患につながる可能性もあるため、早めの診察が大切です。
こんな症状でお悩みではありませんか?
- 階段の昇り降りで膝が痛む
- 立ち上がるときに膝がこわばる
- 歩行時に膝に違和感や痛みがある
- 膝に水がたまりやすい
- 運動後に膝が腫れる
このような症状がある方は、お気軽に三重県津市の中村整形外科皮フ科までご相談ください。
当院の治療方針
痛みの本当の原因を見極める
膝の痛みは一人ひとり異なります。「変形性膝関節症」と診断されても、痛みの原因はさまざまです。軟骨自体には神経がないため、単に「軟骨がすり減っている」ことが直接の痛みの原因とは限りません。発痛組織を特定し、適切な治療を行うことが重要です。
痛みの原因を特定するための検査
| 検査方法 | 内容 |
| 身体診察 | 触診・可動域の確認 |
| レントゲン | 骨の変形・関節の隙間を評価 |
| MRI | 軟骨・半月板・靭帯などの評価 |
| エコー検査 | 痛みを発する組織をリアルタイムで確認 |
画像検査で異常と実際の痛みの原因は必ずしも一致しません。
痛い部位を触診することが最も大切だと考えています。
チームで治療に取り組みます
| 役割 | 担当内容 |
| 医師 | 診断・投薬・注射治療 |
| 理学療法士 | 手技療法・ストレッチ指導・運動療法 |
| 柔道整復師 | 診察サポート |
痛み止めの処方だけでなく、原因にアプローチする治療を重視しています。
膝前面の痛み
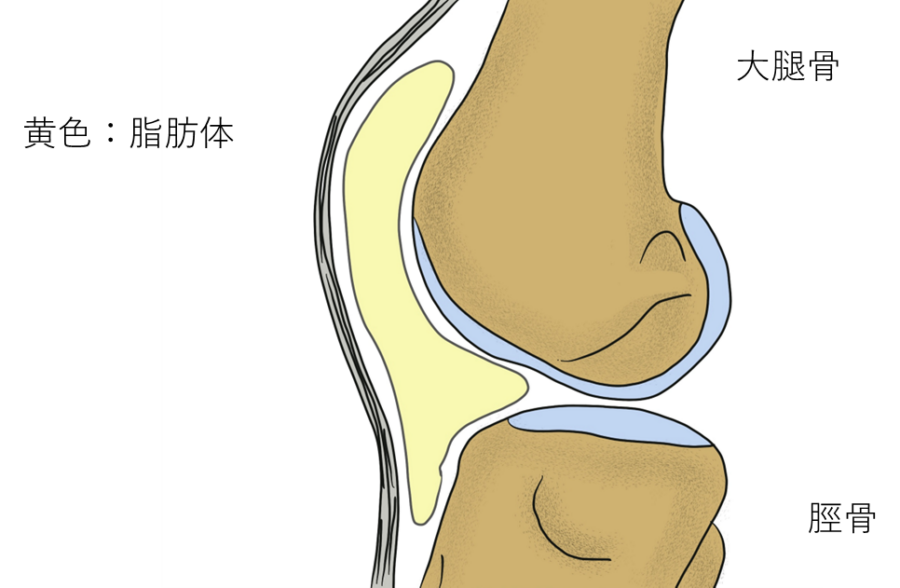
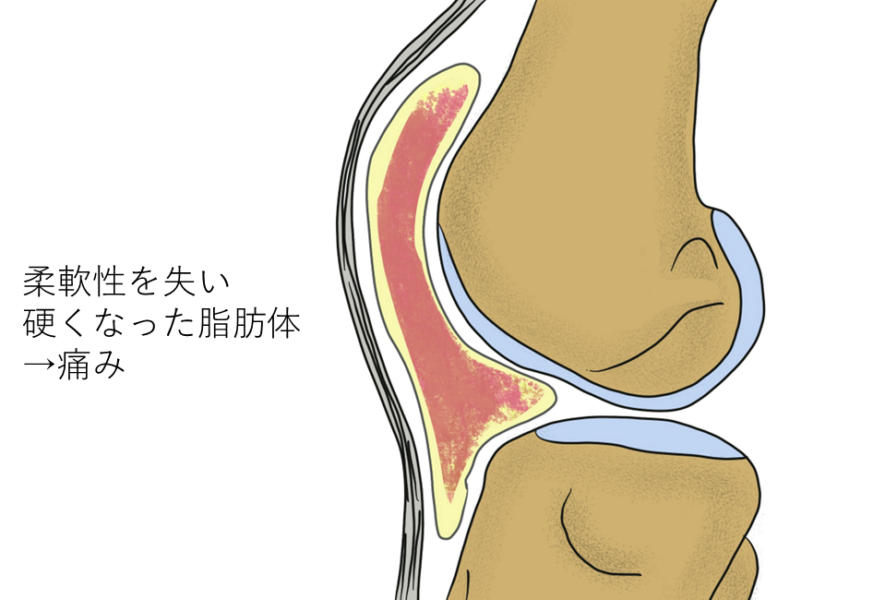
- 膝蓋下脂肪体 とは、膝蓋骨(お皿の骨)の下にあるクッションのような脂肪組織で、膝のスムーズな動きをサポートしています。
- 線維化すると、膝の屈伸時に挟まり、痛みを引き起こします。
痛みの主な原因
- 変形性膝関節症による膝のねじれ(アライメント異常)で脂肪体の通路が狭くなり摩擦が増加し、脂肪体が硬くなる
- 硬くなった脂肪体が膝の伸展制限を引き起こす
- 関節鏡手術により脂肪体に損傷が加わり線維化(硬くなる)
治療方法
理学療法(徒手療法)
硬くなった脂肪体をほぐし、膝の可動域を改善
ヒアルロン酸注射
脂肪体の滑りを良くし、痛みを軽減。
アライメントの改善
インソールやストレッチ療法、神経のハイドロリリースにより膝の後方の組織を緩めて膝の前方にかかる負担を軽減します。
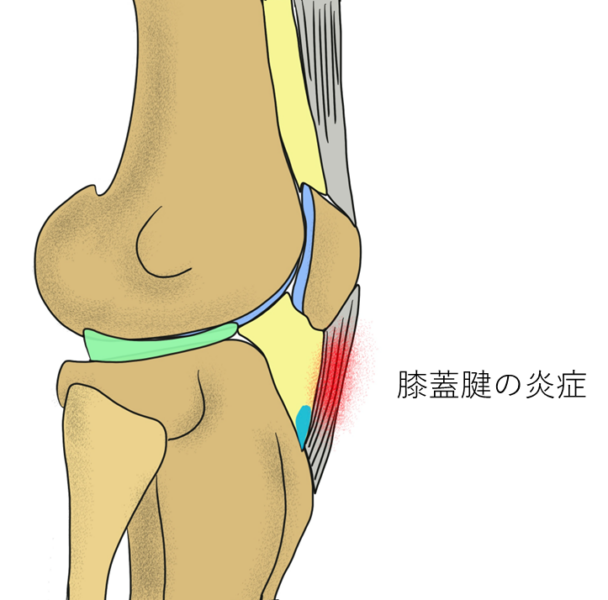
膝蓋腱・膝蓋支帯の痛み
膝蓋腱 は、膝蓋骨(お皿)と脛骨をつなぐ腱で、膝を伸ばす動作に関与します。特に、ジャンプやスクワット、階段昇降 で負担がかかりやすい部分です。
痛みの主な原因
- スポーツや運動による過度な負担(ジャンパー膝)
- 膝蓋支帯の炎症や硬さ
治療方法
- ストレッチ:運動療法膝蓋支帯や腱の緊張を緩和
- 物理療法(超音波・電気治療):炎症を抑え、回復を促進
- テーピング・サポーターの活用:膝の安定性向上
- 炎症を抑え組織の修復を促す注射を行います
膝の内側の痛み
膝の内側の痛みは、内側側副靭帯(MCL)の損傷、鵞足炎、半月板損傷、半膜様筋の炎症、伏在神経の障害 など、さまざまな要因によって引き起こされます。それぞれに適した治療が必要です。
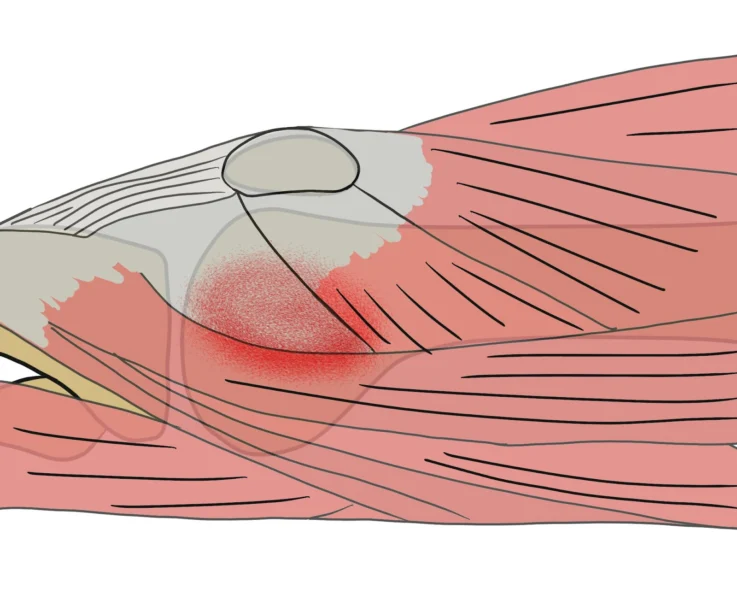
内側側副靭帯(MCL)の痛み
MCL(内側側副靭帯)は、膝の内側にある靭帯で、膝関節の安定性を保つ役割を担っています。MCLの損傷後、靭帯と周囲の組織が癒着し、滑走障害を引き起こすことがあります。
痛みの主な原因
- MCLと周囲の組織の滑走障害
- 屈伸時に引っかかるような違和感
- 膝を内側にひねると痛みが増す
治療方法
- 徒手療法・ストレッチ:靭帯周囲の癒着を軽減
- 運動療法:膝の正しい動きを取り戻す
- インソール調整:膝のアライメントを改善
鵞足炎(がそくえん) – スポーツ選手、高齢者にも多い
鵞足(がそく)とは、膝の内側にある3つの筋肉(縫工筋・薄筋・半腱様筋)が付着する部位 を指します。これらの筋肉は 膝の曲げ伸ばしや内旋(内側にひねる動作)をサポート していますが、過度な使用や負担の蓄積により、炎症を起こすことがあります。
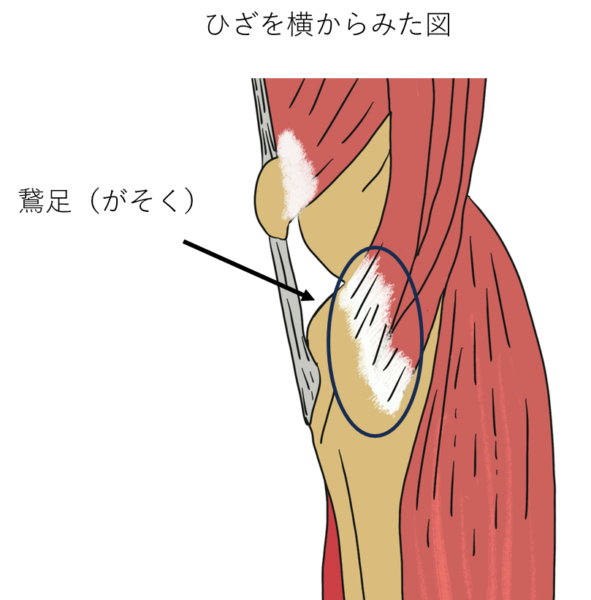
鵞足炎の特徴
- 膝の内側に痛みがある(特に運動後や階段の昇降時)
- 押すと痛みがある(圧痛がある)
- 膝を曲げたり伸ばしたりすると違和感がある
- スポーツだけでなく、日常生活でも発生しやすい
治療方法
- 筋膜リリースや手技療法 による薄筋の緊張緩和
- 股関節の外旋可動域の改善(膝への負担軽減)
- 炎症を軽減する注射
- インソールやサポーターで足のアライメントを補正
半月板の痛みとは? – 急性損傷と加齢による変化の違い
半月板 は、膝関節のクッションの役割を果たし、膝の安定性や衝撃吸収を担う重要な組織です。
しかし、外傷や加齢による変性により損傷し、痛みや動きの制限が生じることがあります。
半月板損傷で手術が必要になるケース
- ロッキング(膝が引っかかって動かなくなる)を繰り返す
- 膝の腫れが続く
- スポーツ復帰後も再燃を繰り返す
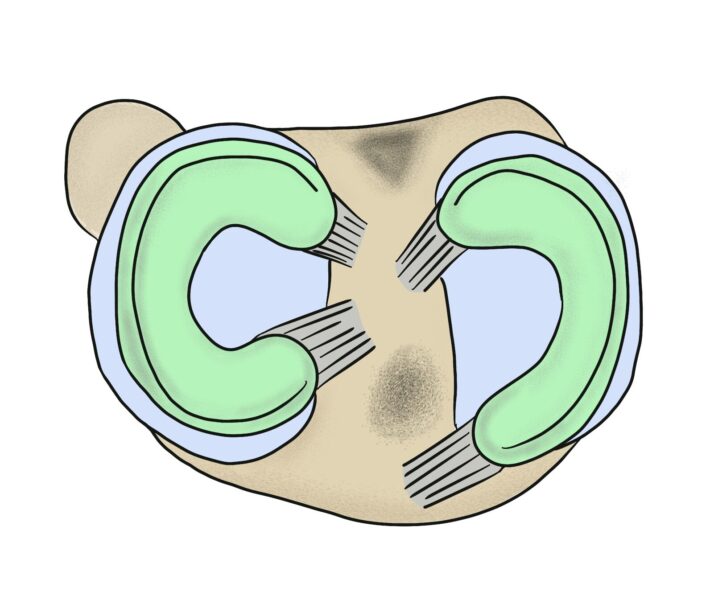
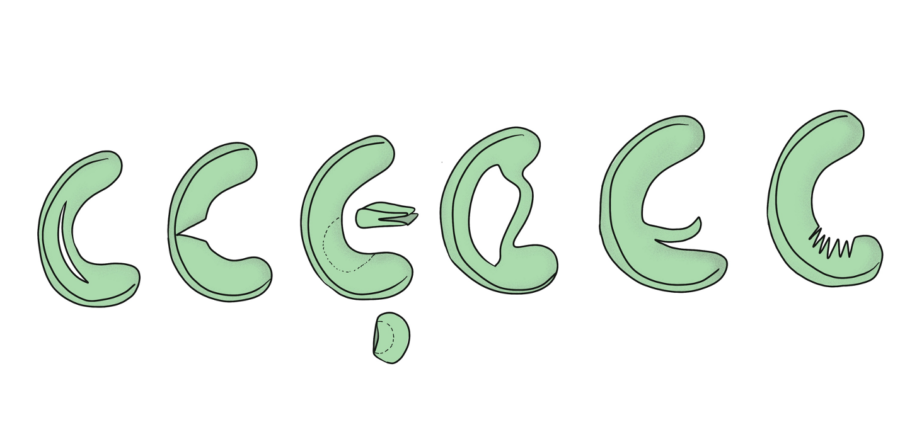
治療方法
- 急性の場合は安静・アイシング・ヒアルロン酸注射
- 慢性の加齢による断裂の場合はリハビリやヒアルロン酸注射、ステロイド注射、インソールによる負担軽減
- ロッキングが強い場合は関節鏡手術を検討
半膜様筋の痛み
半膜様筋 とは、太ももの裏側(ハムストリングス)にある筋肉の一つで、膝の動きをスムーズにする役割があります。特に、膝を曲げるときに働き、膝関節を安定させる大切な筋肉です。
半膜様筋が原因で起こる痛み
半膜様筋に問題が起こると膝の後ろや内側に痛み を感じることがあり、膝がスムーズに動かなくなります。特に、変形性膝関節症が進行した方に多いです。
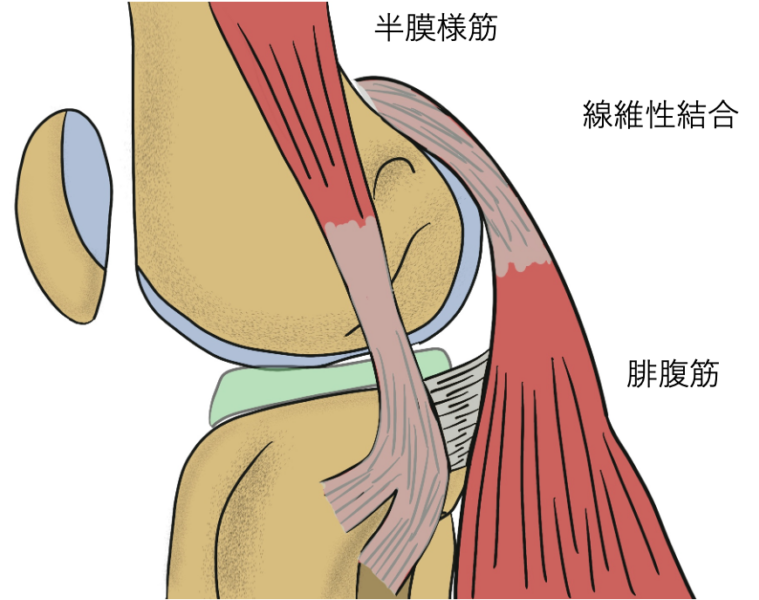
半膜様筋が痛くなる主な原因
- 変形性膝関節症が進行 して膝の動きが制限されると半膜様筋、腓腹筋の滑走(滑りが悪くなる)
- 扁平足 などで膝のバランスが崩れ、負担が増える
- 膝がまっすぐ伸ばしにくくなる(伸展制限)
- 膝が外側にねじれるクセ(過外旋)がある
半膜様筋の痛みを和らげる治療方法
- 固くなった筋肉を手でほぐす(徒手療法)
- 膝のねじれを改善する運動(リバーススクリューエクササイズ)
- 足のバランスを整えるインソールの使用
このような症状がある方はご相談ください!
- 膝の後ろや内側が痛む
- 変形性膝関節症と診断されている
- 膝をまっすぐ伸ばしにくい
伏在神経の痛み – 膝の内側やふくらはぎのしびれ・違和感
伏在神経(ふくざいしんけい) は、太ももの内側から膝の内側を通り、ふくらはぎの内側に広がる感覚神経です。何らかの原因でこの神経が圧迫されると、膝の内側やふくらはぎの内側に痛みやしびれ が生じることがあります。
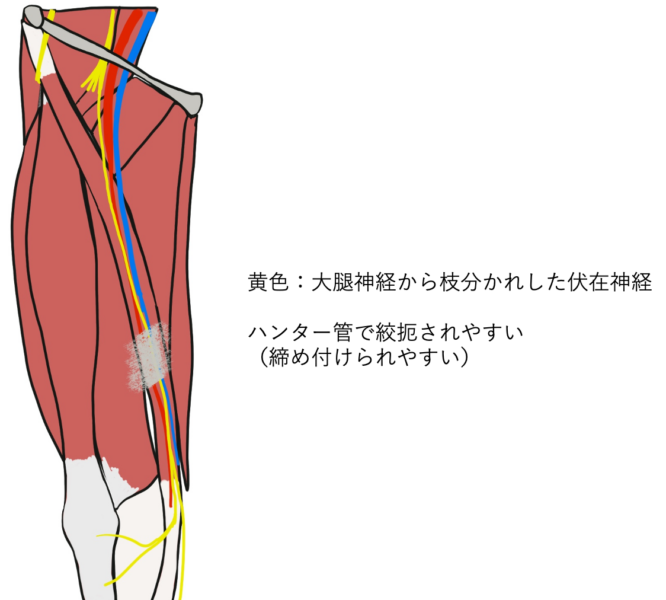
伏在神経が原因で起こる痛みの特徴
- 膝の内側やふくらはぎの内側のしびれ・違和感
- 特に階段を上るときに痛みや違和感
- 膝の内側を押すと痛い
- 長時間歩くと膝の内側にじんわりとした痛みがある
伏在神経が痛くなる主な原因
- 伏在神経が内ももにあるトンネルで圧迫される(ハンター管症候群といいます)
- 手術後の神経の癒着
- 長時間の正座や膝の曲げ伸ばしによる負担
- 太ももの内側の筋肉が硬くなることで神経の圧迫
- 変形性膝関節症による変形
伏在神経の痛みを和らげる治療方法
- 神経がスムーズに動くようにする徒手療法
- 太ももの内側の筋肉(縫工筋)をほぐすストレッチ
- ハンター管の圧迫の原因を追求し避ける
- 神経の癒着をはがすハイドロリリース注射
このような症状がある方はご相談ください!
- 階段を上るときに膝の内側やふくらはぎがしびれる
- ふくらはぎの内側がじんじんする違和感が続く
- 膝の内側を押すとズキッと痛む
膝の痛みやしびれの原因はさまざまです。「年齢のせいだから」と諦めずに、適切な治療を受けることで痛みを和らげることができます!
膝の外側の痛み
腸脛靭帯炎(ランナー膝)
腸脛靭帯は、膝の外側に位置する強靭な靭帯で、膝の曲げ伸ばし時に骨と摩擦が生じやすい部分です。特に、ランニングや階段の昇降で痛みが出やすく、「ランナー膝」とも呼ばれます。
痛みの主な原因
- ランニングや長時間の歩行
- O脚・X脚による負担増加
- 大腿筋膜張筋の過緊張
治療方法
- 腸脛靭帯のストレッチ・筋膜リリース
- 股関節外旋筋の強化
- フォーム改善・適切なインソールの使用
腓骨頭周囲の痛み
腓骨頭は、膝の外側にある骨で、周囲には神経や靭帯が密集しています。炎症や圧迫が起こると、外側の痛みの原因となります。
痛みの主な原因
- 腓骨周囲の靭帯や神経の圧迫
- 下腿のアライメント異常(外旋傾向)
- 腓骨頭周囲の過緊張(大腿二頭筋・腓腹筋)
治療方法
- 徒手療法・ストレッチ:腓骨頭周囲の滑走性を改善
- 神経のリリース注射:薬液によって神経を周りの組織からはがします
- インソール・サポーター:膝の外旋ストレスを軽減
- 電気治療:痛みや炎症を抑える
膝の後方の痛み
膝窩筋(しっかきん)の痛み
膝窩筋は膝の後ろにあり、膝関節の安定性をサポートしています。
特に 坂道の下りや長時間の歩行で負担がかかりやすい部分です。
痛みの主な原因
- 膝のねじれ(過外旋)による負担増加
- 膝窩筋の過緊張や炎症
治療方法
- ストレッチ・徒手療法:膝窩筋の滑走改善
- リバーススクリューエクササイズ
- 適切なインソール使用
膝の代表的な疾患
関節リウマチ(自己免疫疾患による炎症)
自己免疫疾患(自分の免疫が自分の身体を異物と誤認識して攻撃する病気)による慢性的な炎症が膝関節に影響を及ぼします。
痛みや腫れ、こわばりが見られ、放置すると関節破壊が起こりますので、早期診断と治療が重要です。
若年者・成人(スポーツをする方)に多い疾患
半月板損傷(スポーツや加齢による損傷)
スポーツ中の急な方向転換や膝への強い負荷が原因で、半月板が損傷します。
痛みや膝の引っかかり感が特徴です。
靭帯損傷(スポーツや転倒による怪我)
膝の靭帯が部分的または完全に断裂し、痛みや不安定感を引き起こします。
特に前十字靭帯損傷(ACL損傷)はスポーツ選手に多く見られます。
離断性骨軟骨炎
成長期の子どもやスポーツ選手に多く、関節軟骨とその下の骨が壊死し、痛みや関節のひっかかりが生じます。
進行すると手術が必要になることもあるため、早期発見が重要です。
学生(成長期の子ども)に多い疾患
オスグッド病(成長期のスポーツ障害)
成長期の子どもに多く、膝下の骨が突出し、痛みを伴います。
特にスポーツをしている子どもに多く見られる疾患です。
大腿骨顆部不整:膝関節骨端不整(FCI)
FCI(Femoral Condyle Irregularity)は2〜6歳の幼児に多く、時には10歳以上でも見られます。
膝の関節の一部(大腿骨の端)が成長の途中で不規則な形に見える状態ですが、ほとんどの場合、痛みはなく自然に改善します。
ただし、MRIで関節の軟骨が正常であることを確認し、離断性骨軟骨炎との鑑別が重要です。
骨端線周囲の疼痛性病変(FOPE)
成長期の子どもに見られる膝の骨端線周囲の痛みを伴う炎症です。
多くは成長に伴い自然に改善しますが、症状が強い場合は適切な管理が必要です。
高齢者に多い疾患
変形性ひざ関節症(加齢による軟骨のすり減り)
40代以降に多く見られ、膝の軟骨がすり減ることで膝の周囲に負担がかかり、炎症がおこり痛みや腫れが生じます。進行すると歩行が困難になることもあります。
大腿骨内顆骨壊死/大腿骨外顆骨壊死(膝の骨の一部が壊死する疾患)
大腿骨内顆(ないか)とは、膝の内側にある大腿骨の一部です。この部分の骨に血流障害が起こり、壊死(細胞が死んでしまうこと)が進行する疾患を「大腿骨内顆骨壊死」といいます。
特に50歳以上の女性に多く発症し、突然の膝の痛みとして現れるのが特徴です。
こんな症状はありませんか?
- ある日突然、膝の内側がズキズキ痛む
- 歩くと痛みが強くなる
- 階段の昇り降りや正座がつらい
- 痛みが続き、変形性膝関節症と診断された
このような症状がある場合、大腿骨内顆骨壊死の可能性があります。
特に、膝を打った覚えがないのに突然痛みが出た場合は要注意です。
大腿骨内顆骨壊死の原因
- 血流不足による骨の壊死
- 更年期以降の女性に多い(ホルモンの影響)
- ステロイドや飲酒、膝関節の負担も関係
明確な原因ははっきりしていませんが、特に中高年の女性に多く発症することが知られています。
また、膝関節に負担がかかることで進行しやすく、放置すると変形性膝関節症に進行することもあります。
病期(進行度)と治療法
大腿骨内顆骨壊死は進行度によって4つのステージに分けられます。
それぞれの段階に適した治療法があります。
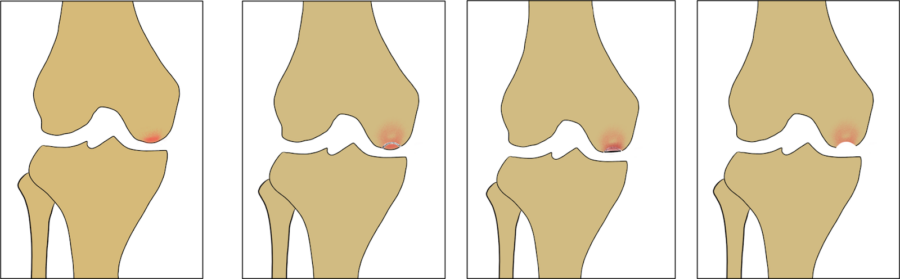
ステージ1 ステージ2 ステージ3 ステージ4
初期(ステージ1、2):軽症
特徴
- レントゲンでは異常がない or 軽度の骨の変化
- MRIで骨髄浮腫(骨のむくみ)が見られる
- 膝の痛みがあるが、関節はまだ正常
治療
- 保存療法(手術なし)を中心に治療します。
- 装具や 杖を使って膝にかかる負担を減らします
- リハビリで膝周りの筋肉を強化を行います
この段階で適切に対応すれば、多くの人が自然治癒する可能性があります
進行期(ステージ3):中等度
特徴
- レントゲンで骨の圧壊が確認できる
- 関節の表面がわずかに陥没(2mm未満)
- 歩行時の痛みが増し、膝に負担がかかる
治療
- 手術が検討されることも
- 外反骨切り術(HTO)→ 骨の角度を調整して膝の負担を減らす手術
この段階で適切な治療を受けることで、人工関節を回避できる可能性が高いです。
末期(ステージ4):重症
特徴
- レントゲンで明らかな骨の崩壊が見られる
- 関節が変形し、膝の痛みが強くなる
- 変形性膝関節症へ進行
治療
- 人工膝関節置換術を検討します
- 術後のリハビリで歩行の回復を目指す
末期まで進行すると、保存療法では改善が難しく、人工関節手術が有効になります。
大切なこと
大腿骨内顆骨壊死は初期の段階(ステージ1)ではレントゲンでの診断は不可能ですがMRIでは診断が可能です。早期診断し、治療することで変形を予防できるので、MRI検査を受けることが大切です。
〇:画像診断可能 △:診断できる場合がある ×:画像で診断できない
| Stage | Ⅰ | Ⅱ | Ⅲ | Ⅳ |
| レントゲン | × | △ | ○ | ○ |
| MRI検査 | ○ | ○ | ○ | ○ |
症例(50歳代 女性)
レントゲンで異常を指摘できず、MRIで大腿骨外顆骨壊死(初期)と診断しました。直ちに装具療法にて免荷重を行い、痛みは消失し、約3か月後に治癒しました。幸い早期に診断できたため後遺症を残すことなく治りました。
初診時のMRI画像 3か月後のMRI画像
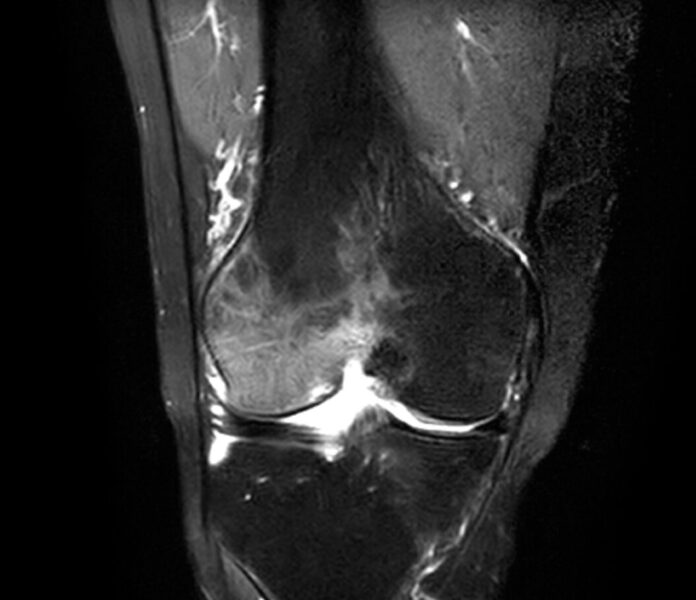
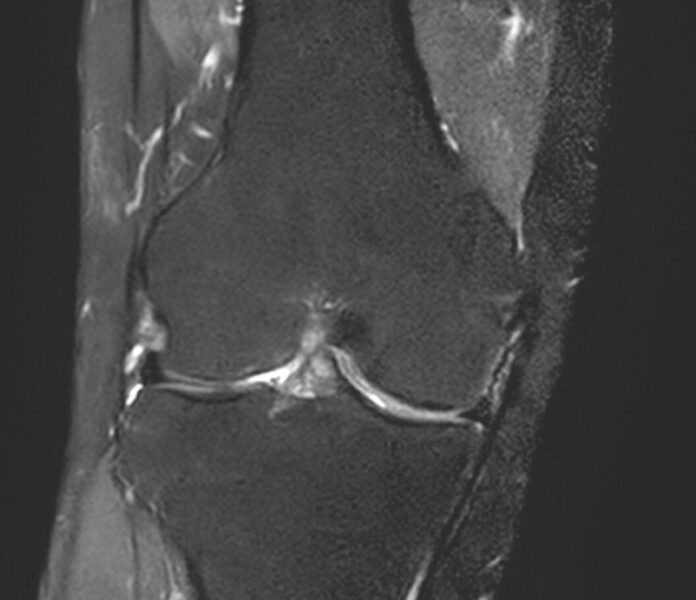
早期発見・早期治療が重要!
大腿骨内顆骨壊死は、早期発見がカギ!
膝の痛みが突然出たら、早めに整形外科を受診しましょう!
特にこんな方は注意!
- 50歳以上の女性
- 突然、膝の内側が痛くなった
- 階段の昇り降りや歩行がつらい
MRI検査を受ければ、初期の段階でも診断が可能です。
早期なら手術なしで治ることも多いので、「様子見せずにすぐ相談」がおすすめです!
まとめ
- 大腿骨内顆骨壊死は、突然の膝の痛みで発症する病気
- 進行度によって治療法が異なり、早期なら手術なしで治ることも!
- 放置すると変形性膝関節症になるリスクがある
- 気になる症状があれば、整形外科でMRI検査を受けましょう!
膝の痛みを我慢せず、早めの受診で健康な膝を守りましょう!
変形性ひざ関節症
保存療法(まずは負担を減らす治療)
- 薬物療法(関節の炎症を鎮めるためにヒアルロン酸注射を行います)
- 物理療法(電気治療、温熱療法で炎症を鎮めます)
- リハビリ・運動療法(徒手療法、ストレッチ、筋力トレーニング)
軽度の膝痛には痛みを抑えながら、膝の機能を改善する治療が効果的です。
注射療法(症状が進行した場合)
- ヒアルロン酸注射(関節の潤滑を改善)
- ステロイド注射(炎症を抑える)
注射療法は、痛みを軽減し、膝の動きをスムーズにする効果があります。
当院で実施している新しい治療
PFC-FD療法(フリーズドライPRP療法)
患者自身の血液から成長因子を抽出し、関節の修復を促す治療
Coolief療法(クーリーフ療法)三重県内導入初
ラジオ波を利用した治療法で、関節の神経をターゲットにして痛みを軽減する
手術を避けたい方や、保存的治療で改善が見られない方におすすめの治療法です。
手術療法(重度の場合)
- 関節鏡手術(半月板や軟骨の損傷を修復)
- 人工関節置換術(変形性膝関節症が進行した場合)
患者さんの状態を詳しく診察し、手術適応の場合は人工関節手術の専門医師をご紹介させて頂きます。
膝の痛みでお悩みの方は、津市の中村整形外科皮フ科へ
当院では、膝痛の原因を正確に診断し、患者さまに最適な治療を提案します。MRI・レントゲンによる詳しい検査も可能です。
- スポーツによる膝の痛み
- 加齢による膝の不調
- 手術以外の治療を希望
このようなお悩みがある方は、ぜひ当院へご相談ください。
あなたの膝の健康をサポートします!

執筆者中村 公一
院長 / 整形外科専門医
親切・思いやりの心を大切にし、整形外科の専門知識を活かして地域の皆様の健康を支えたいと考えております。お気軽にご相談ください。
- 経歴
- 津高等学校 卒業 / 富山大学薬学部 卒業 / 富山大学医学部 卒業 / 三重大学大学院医学系研究科 修了 / 三重大学附属病院 /名張市立病院 / 松阪市民病院 / 函館共愛会病院 / おおすが整形外科 / 元八事整形外科・形成外科 / ひのとり整形在宅クリニック など
- 保有資格
- 医学博士 / 日本整形外科学会認定 整形外科専門医 / 日本整形外科学会認定 リウマチ医 / 日本整形外科学会認定 スポーツ医 / 日本整形外科学会認定 リハビリテーション医 / 日本整形外科学会認定 脊椎脊髄病医 / 日本関節病学会 Coolief 疼痛管理用高周波システム講習プログラム 修了 / 日本医師会認定 産業医 / 身体障害者福祉法指定医 / 難病指定医
- 所属学会
- 日本整形外科学会 / 日本関節病学会

